GT
5: Conceitos básicos de imunologia e imunização
Autor João Maximiano
Faculdade de ciências médicas UNIFENAS-BH
Conceitos
básicos de imunologia
O
organismo humano dispõe de um arsenal imunológico que pode possuir natureza
inata ou adaptativa.
a)
Imunidade
inata: é constituída principalmente por barreiras mecânicas,
químicas e microbiológicas, além de um conjunto celular ofensivo que são, desde
o nascimento, impessoais e inespecíficos.
Ø Barreiras mecânicas: pele,
mucosas em geral, mucosa intestinal, ar expelido dos pulmões, cílios da traqueia,
ácidos graxos na epiderme etc.
Ø Barreiras químicas: lisozima
(presente na saliva, suor, lagrimas), enzimas que provocam a lise da parede de
um agente invasor, peptídeos antibacterianos, proteínas do complemento, pH
gástrico etc.
Ø Barreiras microbiológicas: flora
bacteriana normal que impede a propagação de outras bactérias de natureza
patogênica.
Células da imunidade inata
·
Macrófagos
·
Células
dendríticas
·
Neutrófilo
·
Eosinófilo
·
Basófilo
·
Mastócito
b)
Imunidade
adquirida: a imunidade adquirida ao contrário da inata é
resultado de inúmeras adaptações que ocorrem ao longo de toda a vida de um
indivíduo. Essa imunidade é o foco principal quando abordamos a vacinação.
Constitui basicamente em uma resposta de defesa específica à determinado
antígeno, necessitando portanto, de contato direto com estes antígenos
.As
proteínas, glicoproteínas e polissacarídeos de patógenos são os antígenos
normalmente aos quais o sistema imune responde, mas este pode reconhecer e
desenvolver uma resposta para um número muito maior de estruturas químicas, daí
sua capacidade de produzir uma resposta imune alérgica contra metais como
níquel, fármacos como a penicilina e compostos orgânicos das folhas da hera
venenosa.
A
imunidade adquirida pode ser subdividida em: 1) Imunidade celular e 2)
Imunidade humoral.
·
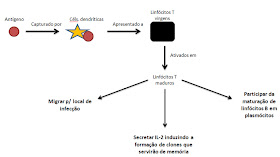
Imunidade
celular: proporcionada por linfócitos T.
·
Imunidade
humoral: proporcionada pela produção de anticorpos pelos
linfócitos B. Existem cinco classes de anticorpos sendo elas: IgA, IgG, IgM,
IgE, IgD.
IgA
|
Produzida nas
mucosas bloqueia a aderência e penetração de micro-organismos, sendo
denominada secretória. No soro e tecidos recebe o nome de IgA sérica.
|
IgM
|
É a primeira imunoglobulina a ser
produzida, tem duração curta e é característica da fase aguda. Em nova
exposição à microorganismos predomina IgG
|
IgG
|
É a de maior concentração sérica e
atravessa a placenta.
|
Fator
necessário para desencadear uma infecção
Para que ocorra uma infecção é
necessário que os microrganismos patogênicos se liguem a receptores específicos
em células teciduais diversas. Para tanto, é necessário a presença de adesinas
na parede destes microorganismos que facilitaram essa aderência.
Conceitos
básicos de imunização
A imunização consiste em mecanismos que
visam prevenir doenças. A imunização pode ser: 1) ativa ou 2) passiva.
·
Imunização
passiva: em geral consiste na passagem de anticorpos para a pessoa
infectada sem que haja mobilização do aparato imunológico desta mesma pessoa. Pode
ser natural quando está relacionada à passagem de imunoglobulinas da mãe para o
feto (através da placenta) ou criança (através da amamentação), ou pode ser
artificial quando é repassada através de: 1) imunoglobulina humana conjugada,
2) imunoglobulina humana hiperimune e 3) soro heterólogo.
Ø Imunoglobulina humana conjugada: Conhecida como imunoglobulina, a imunoglobulina humana combinada é
produzida através da combinação de anticorpos IgG de milhares de doadores adultos. Como é um derivado de muitos doadores
diferentes, a imunoglobulina contém anticorpos contra diferentes antígenos.
Ø Imunoglobulina humana hiperimune: A imunoglobulina humana hiperimune é
um produto que contém altos títulos de um específico anticorpo. Esse produto é obtido
mediante doação de plasma humano contendo altos níveis do anticorpo de interesse. Contudo, uma vez que a imunoglobulina hiperimune é formada de plasma humano, ela também contém pequenas
quantidades de outros anticorpos.
Ø
Soro
heterólogo: soro heterólogo
hiperimune ou antitoxina é produzido através da injeção de um antígeno específico na corrente sanguínea de animais, geralmente cavalos. O sistema imunológico do animal produz os anticorpos contra aquele antígeno, que formarão a base ativa do soro.
Classificação da imunização passiva:
As imunoglobulinas humanas específicas são
direcionadas especialmente para a proteção contra determinados microrganismos
ou toxinas, de doenças tais como tétano, hepatite B, raiva, varicela, etc. São
obtidas de doadores humanos selecionados, que apresentam alto título sérico de
anticorpos contra a doença específica, geralmente pessoas recentemente
vacinadas contra as respectivas doenças contra as quais se deseja proteger.
As imunoglobulinas de uso médico são
constituídas basicamente por IgG que, em circunstâncias habituais, tem sua
concentração sérica reduzida à metade (meia vida) em 21 a 28 dias, sendo a
duração da proteção variável.
O
individuo que recebe soros pode produzir anticorpos contra essas proteínas estranhas,
determinando risco elevado de reações alérgicas (anafilaxia) ou de
hipersensibilidade, com deposito de complexos imunes (doença do soro). As
imunoglobulinas humanas só raramente provocam reações de hipersensibilidade.
Muitas
vezes a indicação de imunização passiva decorre de falha no cumprimento do
calendário vacinal de rotina, como, por exemplo, após ferimentos (tétano) ou acidentes
por instrumentos perfurocortantes em hospitais e clinicas (hepatite B). A
imunização passiva pode prejudicar a eficácia da imunização ativa, as vezes durante
muitos meses. Entretanto, em certas situações de alto risco, indica-se a imunização
ativa e passiva simultaneamente (por exemplo, em casos de risco de infecção
pelo vírus da raiva).
·
Imunização
ativa: Ao contrário do que ocorre na imunização passiva aqui o
aparato imunológico do indivíduo será mobilizado e uma resposta imunológica
será formada contra determinado microorganismo invasor sendo que esta resposta
é passível de formar memória.
Tipos
de vacinas e suas repercussões
Vacinas
vivas: são constituídas de microorganismos atenuados, obtidas através da seleção de cepas
naturais (selvagens) e atenuadas através de passagens em meios de cultura
especiais (por exemplo, vacinas contra poliomielite, sarampo, caxumba, rubéola
e febre amarela). Como provocam infecção similar a natural, tem em geral grande
capacidade protetora com apenas uma dose e conferem imunidade em longo prazo,
possivelmente por toda a vida.
Obs.
As
vacinas vivas não devem ser aplicadas em imunossuprimidos ou em gestantes.
Vacinas
não vivas
São obtidas da seguinte
forma:
·
Microrganismos inteiros inativados por meios
físicos ou químicos, geralmente o formaldeído, de tal forma que perdem sua
capacidade infecciosa, mas mantêm suas propriedades protetoras. Exemplos:
vacina celular contra a coqueluche e vacina inativada contra a poliomielite.
·
Produtos tóxicos dos microrganismos, também
inativados. Exemplos: vacinas contra o tétano e a difteria.
·
Vacinas produzidas com subunidades e/ou fragmentos
dos microorganismos. Ex: algumas vacinas para influenza.
·
Vacinas obtidas através da identificação dos
componentes dos microrganismos responsáveis tanto pela agressão infecciosa
quanto pela proteção. Os componentes que sejam tóxicos são inativados, por
exemplo vacina acelular contra a coqueluche.
·
Vacinas obtidas por engenharia genética, em
que um gene do microrganismo que codifica uma proteína importante para a
imunidade é inserido no genoma de um vetor vivo que, ao se multiplicar,
produzirá grandes quantidades do antígeno protetor. Exemplo: vacina contra a
hepatite B.
·
Vacinas constituídas por polissacarídeos
extraídos da cápsula de microrganismos invasivos como o pneumococo e o
meningococo. Por não estimularem imunidade celular, timo-dependente, não
protegem crianças com menos de 2 anos de idade e a sua proteção é de curta
duração (poucos anos). Induzem pouca ou nenhuma memória imunológica, isso é, a
imunidade em geral não aumenta com a repetição das doses. É o caso das vacinas
polissacarídicas não conjugadas contra o pneumococo e os meningococos A e C.
·
vacinas glicoconjugadas, em que os
componentes polissacarídicos são conjugados a proteínas (toxóide tetânico,
toxina diftérica avirulenta, proteína de membrana externa de meningococo,
etc.), criando-se um complexo antigênico capaz de provocar respostas
imunológicas timo-dependentes e,portanto, mais adequadas. Exemplo: vacinas
conjugadas contra Haemophilus influenzae do tipo B, vacina
conjugada contra o pneumococo e vacina conjugada contra o meningococo de tipo
C.
Vacinas
conjugadas X combinadas
·
Vacinas combinadas são
aquelas que contêm no mesmo frasco várias vacinas diferentes (por exemplo, a
vacina tríplice viral contra o sarampo, caxumba e rubéola, e a vacina tríplice
contra difteria, tétano e coqueluche). Podem também ser misturadas no momento
da aplicação, conforme recomendações específicas do laboratório produtor (por
exemplo, vacina tetravalente, na qual se mistura a DTP ao antígeno do hemófilo
conjugado no momento da aplicação).
·
Vacinas conjugadas são
aquelas em que um produto imunologicamente menos potente, por exemplo, um
polissacarídeo, é juntado a um outro produto imunologicamente mais potente, por
exemplo, uma proteína, conseguindo-se dessa maneira que o primeiro produto
adquira características de potência imunológica que antes não possuía (por
exemplo, vacinas conjugadas contra o hemófilo, contra o pneumococo e contra o
meningococo C). As proteínas usadas para a conjugação (toxóide tetânico, toxina
diftérica avirulenta, proteína de membrana externa de meningococo) estão
presentes em mínimas concentrações e não conferem proteção às respectivas
doenças. Uma vacina conjugada pode ser combinada a uma outra vacina, como no
exemplo do parágrafo anterior.
Intervalos entre as vacinações e o uso
de imunobiológicos
Algumas vacinas são aplicadas
simultaneamente, pois já são vacinas combinadas, como, por exemplo, as vacinas
tetravalente (difteria, tétano, coqueluche, hemófilo tipo B), contra
poliomielite oral (vírus 1, 2 e 3) e tríplice viral (sarampo, caxumba e
rubéola), sem prejuízo da resposta imune. Outras vacinas podem ser aplicadas
simultaneamente a essas vacinas citadas ou entre si, desde que em locais
anatômicos distintos.
A imunidade passiva pode interferir
na eficácia de vacinas vivas sendo necessário estabelecer um prazo para a
vacinação após receber as imunoglobulinas.
Não administrar imunoglobulinas
durante os primeiros 14 dias após a aplicação das vacinas contra o sarampo ou
tríplice viral, ou por 21 dias no caso da vacina contra a varicela. Caso a
imunoglobulina seja administrada nesses períodos, a vacina deve ser reaplicada
depois de transcorrido o período estimado de inibição imune induzido pelo
produto utilizado.
As vacinas inativadas e algumas
vacinas vivas (oral da pólio, do rotavírus, da febre amarela e vacina atenuada
inalatória da influenza) não sofrem interferência da imunização passiva.
Outras vacinas administradas até
duas semanas antes de imunização passiva devem ser desconsideradas e
readministradas resguardando o prazo necessário.
Intervalo
entre as doses de vacinas nas seguintes situações
·
Entre vacinas vivas: devem ser administradas
simultaneamente ou com intervalo de 4 semanas.
·
Entre vacinas inativas: não é necessário intervalo
·
Entre vacinas vivas e inativas: não é necessário intervalo.
Condutas em caso de descumprimento
de prazos recomendados
·
Vacinação
anti-sarampo antes dos 12 meses em caso de epidemia. Nessa situação repetir a
vacinação aos 15 meses, com reforço entre 4-6 anos.
·
Vacinação
contra febre-amarela a partir dos 6 meses, em casos de epidemia ou grande risco
de contágio em áreas endêmicas.
Contraindicações gerais às vacinas
Ha
sempre um risco quando se aplicam imunobiologicos destinados a imunização ativa
ou passiva. Este risco é mínimo para as vacinas licenciadas, quando estas são
aplicadas em pessoas imunocompetentes. Em indivíduos imunodeprimidos, o risco
praticamente não aumenta para vacinas não vivas, mas e bastante variável para
vacinas vivas atenuadas. Uma vacina viva atenuada só deve ser considerada para
a vacinação de uma pessoa imunodeprimida se houver experiência na literatura
que autorize este uso e quando a situação epidemiológica indicar que o risco da
doença natural e suas complicações claramente excedem os riscos das
complicações vacinais para aquele tipo de imunodepressão.
As vacinas de vírus vivos atenuados
não devem ser administradas a princípio em:
·
Imunodeficiência
congênita ou adquirida (SIDA)
·
Acometidas
por neoplasia maligna
·
Em
tratamento com corticosteroides ou outros fármacos imunossupressores
·
Gestantes
(salvo circunstâncias especiais como raiva e febre amarela)
·
Caso
a pessoa apresente febre com temperatura axilar > 37,5° a vacina deve ser
adiada salvo condições incompatíveis ao adiamento.
·
Pessoas
alérgicas a algum componente da vacina devem ser mantidas em observação caso
proceda uma emergência médica.
Falsas
contraindicações
·
Doenças
benignas comuns
·
Desnutrição
·
Doença
neurológica estável
·
Antecedente
familiar de convulsão
·
Tratamento
sistêmico com corticosteroides durante curto período (<2semanas)
·
Internação
hospitalar
·
Portadores
de HIV porem sem SIDA
Imunização
passiva e ativa na profilaxia de doenças pós-exposição
a)
Hepatite A
b)
Sarampo
c)
Rubéola: estudos sugerem que em grávidas
susceptíveis a imunoglobulina seria indicada.
d)
Varicela
e)
Hepatite B: aplicar vacina + imunoglobulina /
Eficácia > em até 24 horas pós-infecção
f)
Tétano
História de vacinação
contra tétano
|
Ferimento limpo ou superficial
|
idem
|
Outros tipos de
ferimento
|
idem
|
Vacina
|
SAT ou IGHAT
|
Vacina
|
SAT ou IGHAT
|
|
Incerta ou < 3 doses
|
Sim
|
Não
|
Sim
|
Sim
|
3 doses ou mais, ultima
dose < 5 anos
|
Não
|
Não
|
Não
|
Não
|
3 doses ou mais, ultima
dose entre 5 a 10 anos
|
Não
|
Não
|
Sim
|
Não
|
3 doses ou mais, ultima
dose > 10 anos
|
Sim
|
Não
|
Sim
|
Não
|
Vacinação
em recém nascidos prematuros ou RNBP:
Os linfócitos T podem ser
encontrados no sangue periférico a partir da 28.a semana de idade fetal e
permitem uma boa resposta celular no recém-nascido a termo. Por essa razão, a vacina
BCG pode ser realizada ao nascimento em todas as crianças com peso de
nascimento maior que 2.000g.
A imunoglobulina humana
anti-hepatite B (IGHAHB) deve ser feita preferencialmente nas primeiras 12 a 24
horas de vida para recém-nascidos de qualquer peso ou idade gestacional, filhos
de mãe AgHBs positivas. A dose da imunoglobulina e 0,5mL intramuscular no
músculo vasto lateral e a vacina (HB) devera ser feita, simultaneamente, na
dose de 0,5mL, intramuscular no músculo vasto lateral do outro membro. Quando a
situação da mãe, em relação ao vírus da hepatite B, for desconhecida, devera
ser imediatamente feita a vacina contra a hepatite B (HB), independentemente do
peso ou idade gestacional e, simultaneamente, solicitada a pesquisa de antígeno
materno, indicando-se a imunoglobulina ate o 7.o dia de vida se o resultado for
positivo.
Regras
básicas de vacinação
·
Devem
ser aplicadas todas as vacinas possíveis, em uma só visita ao CS.
·
As
vacinas de vírus vivos podem causar reações semelhantes à doença que o vírus
produz, porém de forma muito branda.
·
Quanto
mais a vacina reproduz no organismo o quadro da doença natural melhor será a
resposta imune.
·
Vacinas
inativadas, geralmente, não são afetadas pela presença de anticorpos
circulantes para seu antígeno.
·
O aumento
do intervalo entre as doses de uma vacina não diminui sua eficácia
·
A
diminuição do intervalo entre as doses de uma vacina pode interferir na
resposta antigênica e prejudicar sua eficácia.
Conservação
de vacinas
Nos CS todas as vacinas devem ser conservadas
em geladeira, com temperatura entre 2-8° C, não devendo ser colocadas no
congelador. A incidência direta de luz solar inativa as vacinas de vírus vivos.
UNIFENAS RESUMIDA









Nenhum comentário:
Postar um comentário
comenta ai vai!!