GT1:
álcool e alcoolismo
Autor: João Maximiano
Faculdade de ciências médicas UNIFENAS-BH
Autor: João Maximiano
Faculdade de ciências médicas UNIFENAS-BH
Introdução:
o
etanol é uma molécula de carga fraca que se move facilmente através das
membranas celulares, equilibrando-se rapidamente entre o sangue e os tecidos. O
nível de álcool no sangue é expresso em miligramas/dL ou gramas/dl. Um nível de
0,02g/dl equivale a ingestão de um drinque típico ilustrado em números
absolutos por:
·
350ml de cerveja
·
115ml de vinho
·
43ml de uísque, gim ou vodca.
Essas bebidas também contem componentes adicionais
chamados congêneres, que influenciam
o sabor o e os efeitos. Dentre estas substâncias estão:
·
Alcoóis de baixo peso molecular( metanol e
butanal)
·
Aldeídos
·
Ésteres
·
Histamina
·
Fenóis
·
Taninos
·
Ferro
·
Chumbo
·
Cobalto
O etanol é um depressor do SNC diminuindo, portanto, a
atividade neuronial, embora alguma estimulação comportamental seja observada em
baixos níveis sanguíneos.
Taxa
de absorção do álcool:
Fatores
que influenciam a absorção: 1) aumentada por
esvaziamento gástrico rápido (uso de refrigerantes), 2) ausência de proteínas,
lipídeos ou carboidratos, 3) ausência de congêneres,
e 4) diluição a uma porcentagem modesta de etanol (Max 20% do volume).
Via
de metabolização do álcool:
MEOS
= Sistema microssômico de oxidação de etanol.
Excreção
do álcool: entre 2 a 10% de concentração sanguínea de
álcool o mesmo é excretado diretamente pelos pulmões, suor, urina e grande
parte é metabolizada em acetaldeído no fígado.
Impacto
nutricional do etanol: embora forneça calorias (1 drinque tem
em média 70 a 100Kcal), estas são desprovidas de nutrientes, como minerais,
proteínas e vitaminas. O álcool também pode interferir na absorção de vitaminas
no intestino delgado e diminui seu armazenamento no fígado, com efeitos no:
·
Ácido fólico
·
Piridoxina(B6)
·
Tiamina (B1)
·
Niacina (B3)
·
Vitamina A
Uma carga de etanol em um indivíduo sadio em jejum
provavelmente produz hipoglicemia transitória dentro de 6 a 35 h, secundária a
ações agudas do etanol sobre a gliconeogênese.
Efeitos
comportamentais: os efeitos agudos de uma droga dependem de
muitos fatores, como a dose, taxa de aumento no plasma, presença concomitantes
de outras drogas e experiência anterior com o agente. Com o álcool, uma fator
adicional é saber se os níveis plasmáticos estão aumentando ou diminuindo, uma
vez que, os efeitos são mais proeminentes quando a concentração está
aumentando.
Nível
Sanguíneo g/dl
|
Efeito
habitual
|
0,02
|
Redução da inibição, sensação ligeira de intoxicação.
|
0,08
|
Redução das funções cognitivas complexas e do
desempenho motor
|
0,20
|
Fala indistinta óbvia, incoordenação motora,
irritabilidade e discernimento precário.
|
0,30
|
Coma leve e sinais vitais deprimidos
|
0,40
|
Morte
|
Os efeitos
intoxicantes do álcool parecem devidos às suas ações em uma grande variedade de
neurotransmissores, receptores e transportadores. Dentre essas ações podemos
citar as seguintes:
·
Aumenta os receptores A do GABAA
·
Inibe os receptores de NMDA
·
Inibe a captação de adenosina
·
Translocação da subunidade catalítica da
proteinoquinase dependente de AMP do citoplasma para o núcleo.
·
Afeta os sistemas opióides e receptores de
canabinol
·
Aumenta a atividade de recompensa do sistema
rico em dopamina
·
Intensifica as ações da serotonina
Tolerância
ao álcool: a tolerância é um fenômeno que envolve pelo
menos três tipos de mecanismo compensatório:
1) Tolerância metabólica (farmacocinética): após 1 a 2 semanas
de ingestão diárias ocorre aumento de 30% na taxa de metabolismo hepático de
etanol, sendo que, esta alteração desaparece tão rápido quanto surge.
2) Tolerância celular (farmacodinâmica): desenvolve-se através de
alterações neuroquímicas que mantém a função fisiológica relativamente normal a
despeito da presença de álcool.
3) Tolerância comportamental: os
indivíduos aprendem a adaptar seu comportamento de modo a funcionares melhor do
que o esperado sob a influencia da droga.
Efeitos
do etanol nos sistemas orgânicos
a)
Sistema
nervoso
·
Amnésia anterógrada temporária no qual a
pessoa esquece tudo ou parte do que ocorreu durante uma noite de embriaguez.
·
Perturbação do sono (diminuição do sono REM e
profundo)
·
O álcool relaxa os músculos da faringe podem
causar roncos e exarcebar a apneia do sono.
·
Prejuízo do discernimento e da coordenação
aumentando o risco de acidentes e traumatismos.
·
O consumo elevado pode estar associado à:
cefaleia, sede, vômitos e fadiga no dia seguinte (síndrome da ressaca).
·
Doses altas crônicas (dependentes do álcool)
causam neuropatia periférica onde à semelhança dos diabéticos, os pacientes
apresentam dormência, formigamento e parestesia dos membros, os quais são mais
proeminentes distalmente.
·
1% dos alcoolistas desenvolvem degeneração ou
atrofia cerebelar, uma síndrome de postura e marcha instáveis progressivas
frequentemente acompanhada por nistagmo leve.
·
Os alcoolistas podem mostrar problemas
cognitivos que persistem por semanas a meses após a farra alcoólica.
·
Podem desenvolver personalidade anti-social
preexistente, manifestada por impulsividade e desinibição.
·
Podem contribuir para a progressão de
distúrbios preexistentes como esquizofrenia e distúrbios de ansiedade.
·
Tristeza intensa
·
Ansiedade grave temporária 10 a 30% dos
usuários.
·
Alucinações auditivas
b)
Sistema
gastrintestinal
·
Estomago
e esôfago: pode resultar em inflamação do esôfago e
estômago causando desconforto epigástrico e hemorragia digestiva. O álcool é
uma das causas mais comuns de gastrite hemorrágica. Vômitos violentos podem
produzir sangramentos intensos através de lesão de Mallory – Weiss, laceração
longitudinal da mucosa na junção gastresofágica.
·
Pâncreas
e fígado
Ø Pancreatite
aguda
Ø O álcool
prejudica a gliconeogenese no fígado, com resultante queda na quantidade de
glicose produzida a partir do glicogênio, aumento da produção de lactato e
diminuição da oxidação dos ácidos graxos, o que contribui para um aumento do
acúmulo de gordura nas células hepáticas.
Ø Exposição
repetida ao etanol ocorrem alterações mais intensas, como hepatite induzida por
álcool, esclerose perivenular e cirrose.
c)
Câncer:
aumento
do risco de câncer de mama. Aumento do risco de câncer oral e esofágico e
retais. 7 ou 8 drinques ou mais por dia eleva o risco para muitos outros tipos
de câncer.
d)
Sistema
hematopoiético
Ø Aumenta
o tamanho dos eritrócitos o que reflete seus efeitos sobre as células tronco.
Ø Ingestão
de álcool + deficiência de ácido fólico = neutrófilos hipersegmentados (5-6
lobos), reticulocitopenia e medula óssea hiperplásica.
Ø Ingestão
de álcool+desnutrição = alterações sideroblásticas.
Ø Redução
na produção de leucócitos
Ø Redução
na aderência dos granulócitos
Ø Prejudica
a resposta da hipersensibilidade tardia a novos antígenos.
Ø Trombocitopenia
leve.
e)
Sistema
cardiovascular
Ø Agudamente:
diminui a contratilidade do coração, e causa vasodilatação periférica levando a
uma queda na pressão arterial e aumento compensatório no débito cardíaco.
Ø A
ingestão maciça pode levar à hipertensão leve a moderada.
Ø A
ingestão maciça crônica eleva em 6 vezes o risco de coronáriopatia.
Ø Trombos
murais podem formar-se no átrio ou ventrículos esquerdos, enquanto o aumento
cardíaco superior a 25% pode causar insuficiência mitral.
f)
Alterações
geniturinárias, função sexual e desenvolvimento fetal
Ø Agudamente
podem aumentar o impulso sexual mas
diminuir a capacidade erétil masculina.
Ø Alcoolistas
crônicos mostram atrofia testicular irreversível com retração dos túbulos
seminíferos, diminuição do volume ejaculado e menor contagem de
espermatozóides.
Ø Em
mulheres o uso repetitivo do álcool pode ocasionar amenorreia, diminuição do
tamanho dos ovários, ausência de corpo lúteo com infertilidade associada e
aumento de risco de aborto espontâneo.
Ø Na gravidez
pode trazer sérias complicações ao desenvolvimento fetal.
g) Outros efeitos do etanol
Ø Fraqueza
dos músculos esqueléticos (miopatia alcoólica aguda)
Ø Aumento
nos níveis de cortisol
Ø Inibição
da secreção de vasopressina em quantidades crescentes da concentração de álcool
e o efeito oposto em quantidades decrescentes da concentração.
Ø Diminuição
da tiroxina sérica (T4) e T3
ALCOOLISMO
(uso abusivo ou dependência de álcool)
·
Conceito
de dependência de álcool: repetidas dificuldades relacionadas com
o álcool em pelo menos 3 de 7 áreas de função que se acumulam durante um
período de 12 meses.
·
Abuso
de álcool: problemas repetitivos com álcool em qualquer
uma das 4 áreas da vida – social, interpessoal,
legal e ocupacional – ou uso repetido em situações perigosas.
Genética do alcoolismo: 1) algumas
famílias possuem risco de alcoolismo associado à característica de altos
índices de impulsividade, que podem ser demonstrados no distúrbio de
personalidade anti-social. 2) Outras famílias, por sua vez, o risco está ligado
à vulnerabilidade genética para esquizofrenia, transtorno de pânico ou doença
maníaco-depressiva. 3) um terceiro mecanismo distinto eleva o risco apenas de alcoolismo
através da baixa resposta para com o álcool e subsequente ingestão de doses
mais altas para alcançar o efeito esperado.
História natural
A
idade de início do consumo de álcool normalmente é a mesma para alcoolistas e não
alcoolistas, sendo que, quanto mais cedo se iniciar o uso, mais severas serão
as complicações subsequentes.
Em
meados da terceira década de vida surgem os primeiros problemas relacionados ao
uso de álcool o que faz com que muitos usuários optem pela abstinência seguida
de consumo controlado, outros, porém, podem continuar a beber mesmo diante das
dificuldades caracterizando um típico alcoolista.
Caso
seja tratado existe uma chance grande do alcoolista se tornar abstinente, mas
se continuar a beber sua vida será encurtada em média em 10 a 15 anos e as
principais causas de morte, em ordem decrescente, serão cardiopatias, câncer,
acidentes e suicídio.
Diagnóstico de alcoolismo
·
Diagnóstico
sanguíneo:
§ γ –
glutamil – transferase (GGT) (>35U)
§ Transferrina
deficiente em carboidrato (TDC) (>20U/L)
§ VCM
normal alta (≥91µm3)
§ Ácido
úrico sérico (>416mmol/L ou 7mg/dL)
Obs. estes exames também podem ser úteis no monitoramento
após início do tratamento uma vez que os níveis destes marcadores sanguíneos
tendem a se normalizar após algumas semanas do início do tratamento e seu
aumento em 10% indica retorno do consumo maciço de álcool.
·
Diagnóstico
clínico:
Ø Sinais e sintomas físicos: hipertensão
arterial leve e flutuante, infecções repetidas como pneumonia e arritmias
cardíaca inexplicadas. Câncer de cabeça e pescoço, esôfago ou estômago,
cirrose, hepatite inexplicada, pancreatite, tumefação bilateral da glândula
parótida e neuropatia periférica.
Ø Documentação de padrões de dificuldades
associados ao uso do álcool: colher informações acerca
de problemas conjugais ou ocupacionais, dificuldades legais, história de
acidentes, afecções médicas, evidencias de tolerância etc. Para tanto, é possível
o uso de questionários como o teste de triagem do distúrbio de uso de álcool
(AUDIT).
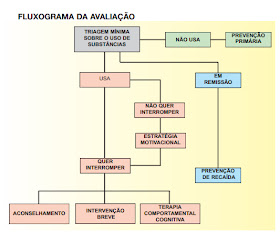
Tratamento
·
Informar o paciente sobre o diagnóstico faz
parte da terapêutica. A QP pode ser usada para alertar o paciente dos riscos do
uso desta substância.
·
Estratégia
motivacional: Um aconselhamento mais elaborado pode ser
feito utilizando como abordagem a Entrevista Motivacional (EM), que tem como
premissa a idéia de que dentro de todo o usuário existe sempre uma prontidão
para a mudança, que deve ser eliciada.
Inicialmente deve-se avaliar o estagio
motivacional que se encontra o paciente:
OFERECER ORIENTAÇÃO clara, oportuna e
moderada, respeitando o estágio de motivação do indivíduo, sem confronto ou
compaixão estimula a mudança. Conselhos por si só não estimulam a mudança, mas
sua influência não pode ser desprezada: estudos demonstram que uma conversa de
quinze minutos aumenta as chances do indivíduo buscar ajuda ou mudar seus
hábitos de consumo. Uma boa orientação deve seguir três preceitos: [1]
identificar claramente o problema ou situação de risco, sem exagerar ou
minimizar; [2] explicar porque a mudança é importante; [3] propor mudanças
específicas, ajudando o indivíduo a escolher o melhor caminho.
REMOVER BARREIRAS que impedem a chegada
ou a permanência no tratamento, pois ponderando a mudança podem desanimar
frente a impedimentos práticos, tais como locomoção, horário, lugar para deixar
os filhos e a timidez.
PROPORCIONAR ESCOLHAS a partir da
discussão das opções de escolha que o indivíduo possui para efetivá-la, a fim
de resolver seus problemas. As pessoas devem sentir sua liberdade e, por
conseguinte a responsabilidade de suas escolhas. Dizer o que deve ser feito
pode ser entendido pelos outros como cerceamento, provocando resistência e
inviabilizando o diálogo.
DIMINUIR O ASPECTO “DESEJÁVEL” DO
COMPORTAMENTO, identificando expectativas positivas dos usuários com relação ao
consumo de substâncias, não apenas identificando fatores incentivadores do
consumo, como também aumentando a percepção acerca das consequências negativas
deste comportamento. Atuar sobre as
contingências sociais pode auxiliar: família, escola, emprego, amigos. Há uma grande diferença ouvir do patrão,
“pare de beber ou vai prá rua” e da escola, “seu jeito não se encaixa aqui”, do
que “você tem méritos reconhecidos e por isso estamos preocupados com seu futuro
e queremos ajudá-lo, mas se as coisas não mudarem teremos que dispensá-lo do
emprego (ou transferi-lo de escola)”.
PRATICAR EMPATIA, pois esta estratégia é
a essência do aconselhamento, mas não deve ser confundida com compaixão. A escuta
empática notabiliza-se principalmente
pela compreensão das idéias trazidas pela pessoa e procura refletir com
ela todas as hipóteses envolvidas na questão. O profissional não se identifica
com o indivíduo, perdoando ou minimizando o ocorrido.
Intervenções
breves
O objetivo fundamental de qualquer
intervenção breve é reduzir o risco de danos proveniente do uso continuado de
substâncias psicoativas ou, mais precisamente, reduzir as chances e condições
que favoreçam o desenvolvimento de problemas relacionados ao uso de substâncias
(PRUS). As metas são estabelecidas para cada paciente, individualmente, a
partir da clara identificação do seu padrão atual de consumo e os riscos
associados.
Existem seis elementos componentes de
uma intervenção breve, que são essenciais e que devem estar presentes para
caracterizar a intervenção. São eles identificados por meio do acrônimo FRAMES,
originado pela composição da primeira letra das palavras inglesas: Feedback; Responsibility; Advice; Menu;
Empathic e Self-efficacy.
O termo “feedback” é empregado para definir a retroalimentação do paciente
através da comunicação dos resultados de sua avaliação, mais comumente feita
através da devolutiva dos resultados obtidos na aplicação de um instrumento de
rastreamento – por exemplo, o profissional informa o resultado da pontuação no
AUDIT e esclarece o seu significado em termos de qual parcela da população
geral apresenta
o mesmo nível de risco, assim como
informa qual a carga de risco associada àquela pontuação obtida pelo paciente.
“Responsibility”
refere-se à ênfase na autonomia do paciente e sua responsabilidade nas
decisões, que implica no posicionamento necessário de autoproteção e cuidado e
compromisso com mudança.
“Advice”
corresponde às orientações e recomendações que o profissional deve oferecer ao
paciente, fundamentadas no conhecimento empírico atual, sendo estas claras,
diretas e desvinculadas de juízo de valor moral ou social, e que preservem a
autonomia de decisão do paciente.
“Menu” é o
fornecimento ao paciente de um catálogo de alternativas de ações – voltadas à
sua auto-ajuda ou a opções de tratamento disponíveis – que podem ser
implementadas por ele.
“Empathic”
refere-se ao modo empático, solidário e compreensivo; postura que deve ser
adotada pelo profissional diante do seu paciente.
“Self-efficacy” é
o termo empregado para o foco que o profissional deve ter no sentido de
promover e facilitar a confiança do paciente em seus recursos e em seu sucesso,
correspondendo a um reforço do otimismo e autoconfiança do paciente, voltado a
uma maior autopercepção da eficácia pessoal e da consecução de metas assumidas.
Síndrome
da abstinência alcoólica (SAA)
Depois que o cérebro foi repetidamente exposto a altas
doses de álcool, qualquer diminuição súbita na ingestão pode produzir sintomas
de abstinência, muitos dos quais são o oposto dos produzidos por intoxicação.
As manifestações constituem:
·
Tremor das mãos
·
Agitação e ansiedade
·
Hiperatividade do SNA (aumento do pulso, FR e
temperatura corporal)
·
Insônia (acompanhada de pesadelos).
Estes sintomas de abstinência começam normalmente entre 5
a 10h após diminuição da ingestão alcoólica, atingem o pico de intensidade no
segundo ou terceiro dia, e melhoram em torno do quarto ou quinto dia.
Delirium tremens
(DT): estado incomum de abstinência aguda intensa que inclui
delírio (confusão mental, agitação e níveis flutuantes de consciência)
associado a tremor e hiperatividade autonômica (aumento de pulso, PA e FR).
Distúrbios
relacionados ao álcool
·
Intoxicação
aguda
Ø Avaliar
os sinais vitais e tratar a depressão respiratória, arritmia cardíaca ou instabilidade
na P.A, se presentes.
Ø Considerar
a possibilidade de hipoglicemia, cetoacidose diabética, insuficiência hepática
e afecção por outras drogas depressoras (benzodiazepínicos e barbitúricos).
Ø Pacientes
estáveis: devem ser colocados em ambiente calmo. Se deitados, permanecer em
decúbito lateral para evitar aspiração.
Ø Pacientes
agressivos: lembra-lo que a equipe médica está ali para ajuda-lo. Utilizar, se
necessário, doses baixas de benzodiazepínicos de ação curta, como o lorazepam
(1 a 2mg VO ou IV) ou prescrever alternativamente um antipsicótico (ex; 0,5 a 5
mg de haloperidol VO ou IM a cada 48h, se necessário).
·
Abstinência
Ø Primeira
etapa: realizar exame físico minucioso, incluindo uma pesquisa de evidências de
insuficiência hepática, hemorragia digestiva, arritmia cardíaca e desequilíbrio
de glicose ou eletrólitos.
Ø Segunda
etapa: esclarecer que a abstinência aguda é passageira bem como oferecer
nutrição e repouso adequados. Todos devem receber múltiplas vitaminas B orais,
incluindo 50 a 100mg de tiamina ao dia durante 1 semana ou mais.
Ø Terceira
etapa: reconhecer que a maioria dos sintomas de abstinência é causada pela
rápida remoção de um depressor do SNC, neste caso o álcool. Os sintomas,
portanto, podem ser controlados pela administração de qualquer fármaco depressor
do SNC em doses que reduzam a agitação, com gradual redução da dose em 3 a 5
dias. Dentre os medicamentos utilizados temos os benzodiazepínicos de curta
duração (lorazepam 4 em 4h) e os de longa duração,diazepam(10mg VO 4 a 6h) e
clodiazepóxido (25 a 50mg) no primeiro dia.
·
Reabilitação
de alcoolistas
Ø Primeira
etapa: ajudar o paciente a alcançar e manter alto nível de motivação em direção
à abstinência.
Ø Segunda
etapa: ajudar o paciente a adaptar-se à vida sem o álcool e reestabelecer um
estilo de vida funcional.
Ø Terceira
etapa: chamado de prevenção de recidiva ajuda o paciente a identificar
situações nas quais é provável um retorno à bebida, formulando modos de tratar
esses riscos e desenvolver estratégias de convívio que aumentem as chances de
um retorno à abstinência em caso de recaída.
Fármacos
uteis na reabilitação: embora a base da reabilitação seja o
aconselhamento, educação e técnicas cognitivas, vários medicamentos podem ser
úteis. O período de utilização varia de 6 a 12 meses.
o
Antagonista
opióide naltrexona, 50 a 150mg/dia.
o
Acamprosato
2g/dia
Referencia bibliográficas
1) Intervenções
breves para problemas relacionados ao álcool (Ana Cecília Petta Roselli
Marques)
2) Harrison
medicina interna
3) Guia
Prático sobre Uso, Abuso e Dependência de Substâncias Psicotrópicas para
Educadores e Profissionais da Saúde (prefeitura de SP)
UNIFENAS RESUMIDA












Nenhum comentário:
Postar um comentário
comenta ai vai!!